
Cáncer de piel
El melanoma es un tumor maligno procedente de los melanocitos. La mayoría de los melanomas se localizan en la piel (95%) y menos frecuentemente (5%) en mucosas: oral o genital, retina y meninges. Un 3% de pacientes pueden desarrollar melanomas ocultos (es decir la aparición de enfermedad metastásica sin evidencia de tumor primario). Representa el 4 % de todos los tumores malignos de la piel, aunque es el responsable de 80% de las muertes en esta localización.
Aspectos básicos
Factores de riesgo
El melanoma es un tumor emergente, ya que hay un claro aumento cada año en incidencia y mortalidad.
El riesgo de aparición del melanoma está relacionado de forma directa con la exposición solar.
La progresión de esta enfermedad en España en los últimos años es llamativa y mayor que en otros países, aunque todavía ocupa el antepenúltimo lugar por casos registrados y mortalidad entre los estados de la UE, por delante de Portugal y Grecia, probablemente por las características de nuestra piel y la mayor exposición a la luz solar.
Llama la atención que la mayor incidencia de melanoma, se da en las islas Baleares, en Menorca e Ibiza, y la isla de La Palma en Canarias, zonas asociadas al sol, al turismo residencial y al ocio. Aunque también hay puntos destacados sin explicación aparente, como Ferrol (A Coruña), el norte de Guipuzcoa y Navarra, o las grandes zonas urbanas como Madrid, Barcelona y Zaragoza.
Las campañas de prevención insisten en la detección precoz y la protección ante las radiaciones ultravioletas. Las quemaduras solares en periodos vacacionales y por la practica de deportes al aire libre son particularmente relevantes en el aumento de los casos de cáncer de piel. Algunos expertos son drásticos: evitar el sol - cubiertos con ropa mejor que con cremas - es la mejor manera de prevenir el cáncer de piel, asevera una investigación publicada en la revista The Lancet.
Factores pronósticos según estadio de evolución
Los factores pronósticos son un instrumento fundamental, ya que nos individualiza el pronóstico y nos ayuda a planificar el tratamiento. El propio estadio tumoral, según la clasificación AJCC es un factor pronóstico claro, con evidente correlación con la supervivencia, a cinco años. La supervivencia es inversamente proporcional al el estadiaje; aunque nunca hay que olvidar que existen recurrencias tardías.
Existen factores clínicos, histológicos, moleculares y bioquímicos, que iremos desarrollando, según estadio localizado, estadio III o estadio IV o metastásico.
Los estadios I y II son de excelente pronóstico, con una supervivencia los 10 años de 95%, aunque factores pronósticos, que pueden aumentar el riesgo de recaída:
- Espesor de Breslow: se mide en milímetros y hay una estrecha relación entre el espesor y la supervivencia.
- Ulceración: es el segundo factor en importancia y su presencia, entraña peor pronóstico.
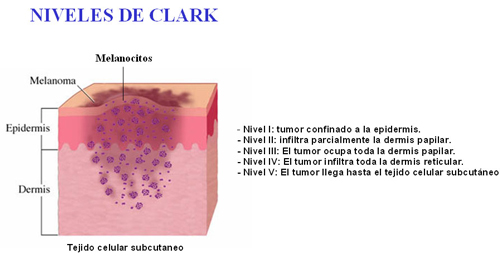
- Niveles de invasión de Clark: existen 5 niveles, siendo su interpretación más subjetiva:
- Nivel I: tumor confinado a la epidermis.
- Nivel II: infiltra parcialmente la dermis papilar.
- Nivel III: El tumor ocupa toda la dermis papilar.
- Nivel IV: El tumor infiltra toda la dermis reticular.
- Nivel V: El tumor llega hasta el tejido celular subcutáneo.
- Fase de crecimiento: la primera fase es radial y la segunda fase es vertical o en profundidad, comprometiendo el pronóstico. En la fase superficial, la posibilidad de curación es del 100%, mientras que a mayor grado de invasión, menor supervivencia.
- Invasión perineural: es más frecuente el melanoma desmoplásico e indica un mayor riesgo de recurrencia local.
- Infiltración linfocitaria: un infiltrado linfocitario denso, en el seno del melanoma, confiere un mejor pronóstico.
- Regresión: Aparece el 20% de los casos y tiene peor pronóstico.
- Satelitosis microscópicas: son nidos de células tumorales de 0.05 mm, separados del tumor primario. Se correlacionan con una recaída más corta y con una peor supervivencia.
- Índice mitótico: se define como la cantidad de mitosis por mm2, medida en la zona tumoral de mayor cantidad de mitosis. A mayor número de mitosis, peor pronóstico.
- Factores clínicos: El sexo femenino tiene mejor pronóstico, que el masculino, sobre todo en tumores menores a 1.5 mm. La edad avanzada, también tiene menor supervivencia, sobre todo a partir de los 60 años. Los melanomas localizados en las extremidades tienen mejor pronóstico que los localizados en cabeza, cuello o tronco.
- Adenopatías locorregionales afectadas: son el factor pronóstico más importante. La presencia de afectación ganglionar se asocia a un riesgo de recaída cercano al 45%, a los 5 años. La supervivencia (SV) también esta correlacionada con el número de ganglios, disminuyendo esta al aumentar el número de ganglios. Si la afectación en macroscópica, es peor, que si es microscópica; así mismo, es de peor pronóstico si hay afectación de la cápsula o del tejido extracapsular.
- Ulceración: su presencia se asocia a peor pronóstico y menor SV.
- Presencia de metástasis en tránsito o satelitosis: presentan también un peor pronóstico.
El pronóstico en este estadio es muy pobre, de tal forma que la probabilidad de supervivencia a 5 años es inferior al 10%.
- Localización metastásica: las localizaciones hepáticas, gastrointestinales y cerebrales tienen peor supervivencia que las pulmonares, las cutáneas y ganglionares.
- Número de localizaciones metastásicas: A mayor número de localizaciones peor supervivencia.
- Tiempo libre de progresión: si es superior a 12 meses, es de mejor pronóstico.
- Estado general: los pacientes con deterioro del estado general, presentan peor supervivencia.
- Niveles de LDH: la elevación de la LDH, implica un peor pronóstico.
- Cirugía de metástasis: la resección de las metastasis, mejora la supervivencia, especialmente las metastasis pulmonares, habiendo hasta un 10% de largos supervivientes.
Tratamiento
El diagnóstico precoz es esencial para la curación del melanoma. En cuanto al tratamiento vamos a hablar de 3 opciones: la quirúrgica; tratamiento adyuvante y tratamiento del melanoma metastásico.
Prevención y seguimiento
La diferencia pronostica entre los melanomas delgados (Nivel I, y II) y los gruesos (III, IV y V), hace que en esta enfermedad la prevención y el diagnóstico precoz sean sumamente importantes.
La prevención debe incluir medidas para preservar la capa de ozono, regularizar la utilización y publicidad de cabinas de UVA con fines cosméticos e insistir en la educación publica sobre protección solar y uso de filtros solares especialmente en niños y adolescentes.
La utilización de filtros solares parece prevenir el desarrollo de cáncer cutáneo no melanoma, sin embargo diversos estudios han relacionado el uso de filtros solares de bajo índice de protección (menor de 10) con un riesgo mayor de desarrollo de melanoma, relacionándose con una mayor tolerancia de los pacientes a la radiación, con un aumento de las horas de exposición.
Una vez se diagnostica a un enfermo de melanoma, este debe seguir controles médicos periódicos, con los objetivos principales de detectar precozmente una recidiva de la enfermedad y detectar un posible segundo melanoma.
La recidiva de la enfermedad puede presentarse en forma localizada o en tránsito (25% de casos), en forma de enfermedad regional (26-60% de casos) o a distancia (15-20% de casos). Los métodos más eficaces para detectar la enfermedad recurrente son la realización de la historia clínica y el examen físico, estando en estudio el valor que puede tener la realización de ecografía linfática.
Asimismo, debe enseñarse a los enfermos a realizarse controles ya que en un porcentaje elevado son ellos mismos los que van a detectar la presencia de recidiva de la enfermedad. Por lo tanto, se deduce que el interrogatorio clínico y la exploración física, son las bases del seguimiento en los pacientes con enfermedad localizada, seguida de la radiografía de tórax. Las demás pruebas diagnóstica como ecografía abdominal, TAC o PET, están indicadas cuando haya sospecha de recaída a distancia.

